高濃度乳房についてのQ&A
高濃度乳房についてのQ&A
- Q高濃度乳房とは何ですか
-
高濃度乳房とは、乳房の中の乳腺が多く、マンモグラフィで乳房が白く写るタイプの乳房のことです。
【解説】
乳房は主に乳腺と脂肪からできていて、この割合は個人によって異なります。マンモグラフィでは、乳腺が白く脂肪が黒く写るので、乳腺が多い乳房は白く濃く写る(乳房の濃度が高い)ことから、この乳腺が多いタイプの乳房が「高濃度乳房」と呼ばれています。
高濃度乳房の判定は、マンモグラフィで行い、乳腺が多く白く写るほうから①「極めて高濃度乳房」、②「不均一高濃度乳房」、③「乳腺散在乳房」、④「脂肪性乳房」の4つに分類されます(乳房の構成:図1)。このうち、乳腺の豊富な①「極めて高濃度乳房」、②「不均一高濃度乳房」の2つをあわせて「高濃度乳房」と呼びます。マンモグラフィでは乳がんなどの乳房の病気は白く写ることが多く、高濃度乳房では白い乳腺の陰に病気が隠れることがあり、がんが見つかりにくいと考えられています)。
【用語解説】
乳房の濃度:マンモグラフィの写真上の白黒の程度。白く濃く写る(乳腺が多い)ものを濃度が高い、黒く写るものを濃度が低いと表現する。
乳房の構成:乳房内の乳腺と脂肪の混在する割合のこと。上記の①~④に分類する。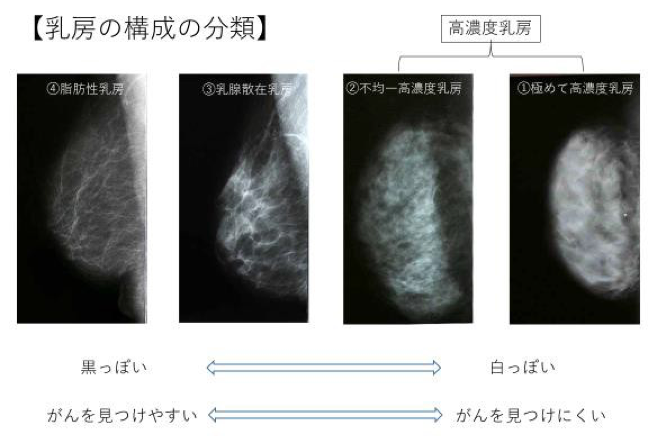
- Q本人における高濃度乳房の割合はどのくらいですか。
-
高濃度乳房の割合は年齢によって変わりますが、40歳以上の約4割と推測されます。
【解説】
平成26年度の福井県と愛知県の住民検診データによれば、40歳以上の受診者 22,493名の集計では、極めて高濃度乳房2%、不均一高濃度乳房 35%、乳腺散在乳房 58%、脂肪性乳房5%という結果がでていますが、現時点では、日本人全体について調査したデータはありません。
なお、乳房の構成は、年齢や出産や授乳の経験、生活習慣などの影響を受けるため、どのような人を対象にするかによって、その割合は大きく変わることなどにも留意が必要です(⇒『Q.乳房の構成は、年齢によって変わらないのでしょうか。』参照)。
- Q乳房の構成は、年齢によって変わらないのでしょうか。
-
一般的に、加齢とともに乳腺が減少するため、乳房の構成も変化します。
【解説】
加齢と共に乳腺は減少し、乳房の濃度は低下することから、年齢が高いほど高濃度乳房の割合が低いことがわかっています。平成26年度の福井県と愛知県の住民検診データによれば、特に閉経前の40歳代では、高濃度乳房の割合が多いことがわかっています(下図参照)。
また、授乳をしたことのない人や女性ホルモン補充療法を受けている人は、高濃度乳房になりやすい傾向にあります)。なお、乳房の大きさそのものと乳房の構成は関係ありません。
脂肪と乳腺の割合は、マンモグラフィの写真を目で見て判断されるもので、乳房の構成を厳密に区別することが難しい場合もあります。そのため、乳がん検診を毎年受診していたとしても、ある年に乳腺散在乳房と評価された方が、翌年には不均一高濃度乳房と評価されることもあります。また、ダイエットなどで脂肪が減ることにより、高濃度乳房になる場合もあります。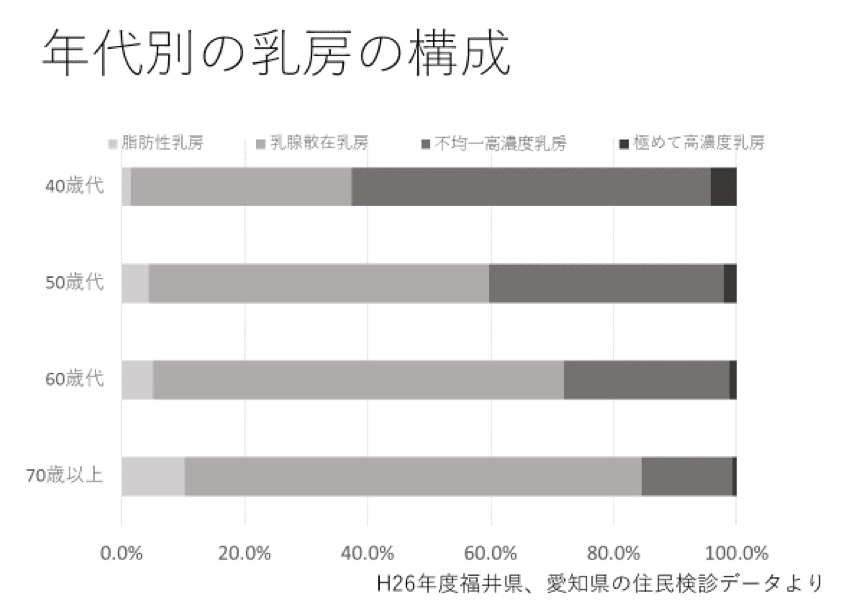
- Qもし高濃度乳房であったらどうしたらよいでしょうか。
高濃度乳房は、放置すると乳がんになるのでしょうか。 -
高濃度乳房であるからといって、追加で検査を受けるなどの特別な対応が必要となる わけではありません。また、高濃度乳房であるからといって、将来必ずがんになるわけではありません。
【解説】
高濃度乳房は、乳房の構成(乳房内の乳腺と脂肪の割合)を表す言葉であり(⇒『Q.高濃度乳房とは何ですか』参照)、病気ではありません。一般的には、高濃度乳房であったとしても、追加で検査を受けるなどの特別な対応をとる必要はありません。
乳房の構成と乳がん発症リスクに関しては、日本人を対象としたデータはごく限られたものしかありません。欧米のデータ 4)によると、高濃度乳房の人は、脂肪性乳房の人と比べると乳がんになる可能性がわずかに高くなると報告されています。
高濃度乳房であるかどうかにかかわらず、定期的に自身の乳房の変化を確認することや、検診を定期的に受診すること(⇒参考『Q.乳房の構成は、年齢によって変わらないのでしょうか。』参照)、症状があれば放置せずに病院を受診すること(⇒『Q.マンモグラフィ検診で異常がないと言われたのですが、しこりを感じるようになりました。どうすればよいでしょうか。』参照)が大切です。
自覚症状のない方でも、乳がんのリスクが高いと考えられる人は、乳腺専門医などに個別に相談することを考えても良いでしょう。
【用語解説】
乳がんのリスクが高いと考えられる人:父母、祖父母、子、兄弟姉妹、いとこ、叔父叔母など血の繋がった親戚に乳がん患者が多い人など
- Q高濃度乳房では乳房超音波検査でがんが多く見つかると聞きました。
住民検診でマンモグラフィに加えて乳房超音波検査をなぜやらないのでしょうか。 -
乳がん検診で、マンモグラフィに加えて乳房超音波検査を行うことによって死亡率が 減少するかどうかについての科学的根拠や受診者の不利益について、明らかとなっていないためです。
【解説】
住民検診で行う乳がん検診の目的は、乳がんで亡くなる人を減らすこと(死亡率減 少効果)ですが、現在、この死亡率減少効果が明らかなのは、マンモグラフィだけです。マンモグラフィと乳房超音波検査を併用することについての死亡率減少効果については、現在研究が行われています)。
なお、高濃度乳房は病気ではないため、追加の検査として乳房超音波検査を希望する場合、保険診療は受けられません。
【用語解説】
死亡率減少効果:がん検診(住民検診)の目的は、検診を行うことで早期発見によりがんで亡くなる方を減らすことで、この効果を「死亡率減少効果」といいます。現在、乳がん検診において、死亡率減少効果が明らかになっている検査方法はマンモグラフィだけです)。なお、がんの種類によっては、検診でがんを多く見つけても死亡率減少につながらない場合があり)、がんを早期発見できる方法が必ずしもがんで亡くなる方を減らせるわけではありません。がん検診では、死亡率減少効果が確認された方法を用いることが重要です。
- Q高濃度乳房の場合、マンモグラフィでがんは全く見つからないのでしょうか。
-
高濃度乳房の場合であっても、マンモグラフィでがんを全く発見できないということではありません。
【解説】
高濃度乳房の場合は、他の乳房の構成(脂肪性乳房や乳腺散在乳房)の場合と比べ ると、がんがあってもマンモグラフィで発見されない割合が高くなります。ただし、がんが全く検出できないということでありません。
マンモグラフィで、すべての乳がんが見つかるわけではありませんが、このことは、高濃度乳房だけではなく、どの乳房の構成(⇒『Q.高濃度乳房とは何ですか』参照)でもあてはまります)。また、マンモグラフィのみならず、超音波検査やその他どのような診断方法を用いても、100%乳がんを発見できるわけではありません。どの検査にも限界があることをご理解ください。
- Qマンモグラフィ検診で異常がないと言われたのですが、しこりを感じるようになりました。どうすればよいでしょうか。
-
マンモグラフィで精密検査の必要が無いと言われた場合でも、しこりなどを感じた場合には、高濃度乳房であるか否かに関わらず、速やかに医療機関で診療を受けることが重要です。
【解説】乳がんの中には、進行が早く急速に大きくなるものや、マンモグラフィで検出できないものがあります。そのため、検診で精密検査の必要が無いと言われた場合でも、しこりや血性の乳頭分泌など、気になる症状がある場合には、放置せずに必ず医療機関を受診ください。
【用語解説】
乳頭分泌:授乳期以外に認められる乳頭からの分泌。特に赤・黒・茶色の分泌には注意が必要。
- Q住民検診において、検診受診者に乳房の構成を一律に知らせていないのは、なぜでしょうか。
-
高濃度乳房は、乳房の構成を表す言葉であり、病気ではありません。
また、乳房の構成を知らせたとしても、その後に行うべき検査方法もないことから、がん検診の受診者に乳房の構成を一律に通知することは、望ましくないと考えられるためです。
【解説】
高濃度乳房は乳房の構成を表す言葉であり、病気ではないため、原則として検査や治療の必要はありません(⇒『Q.もし高濃度乳房であったらどうしたらよいでしょうか。高濃度乳房は、放置すると乳がんになるのでしょうか。』参照)。
住民検診(対策型検診)は、対象となる地域全体のがん死亡率を下げるために行われます(⇒参考1参照)。そのため、検診を受診した後に、受診者が精密検査を受けるべきかどうか、受けるとすればどの検査が良いかが明らかにされていなければなりませんが、現在、高濃度乳房の人に対してお薦めできる検査方法はありません。
このため、全国で一律に乳房の構成を知らせるかどうかについては、受診者の不利益(⇒『Q.乳房の構成を通知することの利益(メリット)、不利益(デメリット)を教えてください。』参照)を考慮した上で、今後検討していく必要があります。
- Q乳房の構成を通知することの利益(メリット)、不利益(デメリット)を教えてください。
-
利益(メリット)としては、例えば、①自身の乳房に対する意識が高まり、変化があった場合にはすぐに医療機関を受診するなどの適切な行動をとるようになることや、②がん検診を定期的に受診する動機が高まることが挙げられます。一方、不利益(デメリット)としては、がんではない方が過度な心配をして精神的負担が生じることや、不必要な検査を受けることなどが考えられます。また、多くの自覚症状のない方が専門病院を受診することにより、既にがんと診断されている方などの受診に影響が出ることも考えられます。
- Qがん検診には、どのようなものがありますか。
-
がん検診は、市町村が実施する「対策型検診」(住民検診)と、人間ドックなどの「任意型検診」の2つに大別されます。
【解説】
日本において対策型検診とは、市町村が実施する住民検診のことであり、公共的な 医療サービスとして提供されます。住民全体の死亡リスクを下げる(死亡率減少⇒『Q.高濃度乳房では乳房超音波検査でがんが多く見つかると聞きました。住民検診でマンモグラフィに加えて乳房超音波検査をなぜやらないのでしょうか』参照)目的で行われ、費用の一部は税金などによって賄われます。また、住民全体の利 益が不利益を上回る方法が考慮されます。対策型検診における乳がん検診は、死亡率減少効果の示されているマンモグラフィが推奨されています。
これに対して、任意型検診は人間ドックなどで行われる検診で、個人の死亡リスクを下げることなどを目的としています。
- Qがん検診(住民検診)の利益(メリット)と不利益(デメリット)について教えてください。
-
がん検診の利益は、早期発見により、がんで亡くなる方が減ることが挙げられます。
また、不利益として、偽陰性(がんが 100%見つかるわけではないこと)、偽陽性(結果的に不必要な検査を受ける可能性があること)、過剰診断(その人の命を奪わない成長の極めて遅いがんを見つけてしまうこと)などが挙げられます。
【解説】- がん検診の利益(メリット) 死亡率減少(⇒Q5参照)
がん検診の利益(メリット)は、がんの早期発見により、がんで亡くなる方が 減ることです。住民検診(⇒参考1参照)
は、特に、この死亡率減少効果が重 視され、原則として死亡率減少効果のある方法が検査方法として推奨されています。なお、現在、乳がん検診で死亡率減少効果があると確認されている方法はマンモグラフィのみ 6)であり、住民検診はマンモグラフィで行われています。 - がん検診の不利益(デメリット)
a) 偽陰性(検査には限界があり、がんが100%見つかるわけではないこと)
がんがあるにもかかわらず、検査で異常なしと判定されることを、「偽陰性」といいます。どんな優れた検査でも100%がんを発見できるわけではありません。マンモグラフィや乳房超音波検査で発見できないがんもあります。
b) 偽陽性 (結果的に不必要な検査を受ける可能性があること)
がんがないにもかかわらず、検査で「精密検査が必要」と判定されることを、「偽陽性」といいます。偽陽性の場合、結果的に不必要な検査を受けることで、体に負担をかけてしまうことがあります。
c) 過剰診断
検診では、その人の命を奪わない成長の極めて遅いがんを見つけてしまう可能性があります(過剰診断)。このようながんは、生涯症状がなく命にも影響しないため、見つけてしまうことでかえって不要な治療を受けることとなり、受診者の不利益となります。
d) 被ばく
マンモグラフィでは、放射線被ばくによる乳がんの誘発が、極めて低い確率ではありますが、存在します)。
e) 心理的影響
がん検診を受け「精密検査が必要」とされた場合は、精密検査やその検査結果が判定されるまでの間に、不安などによる、心理的負担を受ける可能性が考えられます。
がん検診には、代表的なものとして上記のような利益、不利益があり、対策型検診(住民検診)では、集団としての利益が不利益を上回ることが重要です。また、受診者も、 がん検診を受ける際には、利益ばかりではなく不利益もあることを理解しておくことが重要です。
- がん検診の利益(メリット) 死亡率減少(⇒Q5参照)
- Qマンモグラフィ検診を受ける以外に、日ごろから何か自分でできることはありますか
-
日頃から、自分の乳房がどのような状態かを知っておくこと(これを「ブレストアウェネス(Breast Awareness)」といいます)が重要です。乳房は自分で見て、触る ことができるので、月一回は自分の乳房の状態をチエックしましょう。しこりを探すという意識ではなく、いつもの乳房と変わりがないか、乳房の変化に気を付けることがポイントです。何か変化を感じたらすぐに医療機関を受診しましょう。 また、乳房に変化がなくても、検診を定期的に受けることも大切です。高濃度乳房 と判定された場合でも、決められた間隔でマンモグラフィによる検診を繰り返し受けることで、変化を見つけやすくなります。
